تحریک مغزی و دارودرمانی برای افسردگی
درمانهای زیستی افسردگی

این مقاله ادامه وبدرس اختلال افسردگی است. در وبدرسهای قبلی درباره افسردگی، آن را تعریف کردیم، روشهای ارزیابی و تشخیصی آن را مرور کردیم و نظریههای افسردگی را توضیح دادیم. همچنین انواع رواندرمانی برای اختلال افسردگی را نیز مورد بررسی قرار دادیم. در این وبدرس میخواهیم درمانهای زیستی که شامل روشهای تحریک مغزی و دارودرمانی برای افسردگی است را معرفی کنیم. با ما همراه باشید.
بیشتر درمانهای زیستی شامل دارودرمانی برای افسردگی هستند. برخی از افراد مبتلا به اختلالات خلقی، علاوه بر درمان با دارو، با الکتروشوک درمانی (ECT) نیز درمان میشوند. سه درمان جدید برای اختلالات خلقی – تحریک مغناطیسی جمجمهای مکرر (rTMS)، تحریک عصب واگ، و تحریک عمیق مغز – برای بسیاری از افراد امیدوارکننده است.
دارودرمانی برای افسردگی
بحث خود را ابتدا با دارودرمانی برای افسردگی شروع میکنیم.
اواخر قرن بیستم شاهد رشد سریع دارودرمانی برای افسردگی بود. چندین دسته از داروها معمولاً در درمان اختلالات افسردگی و علائم افسردگی اختلال دوقطبی استفاده میشوند.
دارودرمانی برای افسردگی شامل موارد زیر است:
- مهارکنندههای انتخابی بازجذب سروتونین و/یا نوراپینفرین
- داروهای ضد افسردگی سهحلقهای
- مهارکنندههای مونوآمین اکسیداز
در ابتدا تصور میشد که دارودرمانی برای افسردگی با تغییر سطوح انتقال دهندههای عصبی (مانند سروتونین، نوراپینفرین یا دوپامین) در سیناپسها یا با تأثیر بر گیرندههای این انتقالدهندههای عصبی کار میکنند. با این حال، این تغییرات ظرف چند ساعت یا چند روز پس از مصرف دارو رخ میدهد، در حالی که کاهش علائم افسردگی معمولاً برای هفتهها بعد از مصرف داروها ظاهر نمیشود.
تئوریهای جدیدتر درباره دارودرمانی برای افسردگی نشان میدهند که این داروها تأثیرات آهستهای بر فرآیندهای درونسلولی در سیستمهای انتقالدهنده عصبی دارند که در بخش عوامل ژنتیکی در افسردگی مورد بحث قرار گرفت و بر روی عملکرد ژنهایی که انتقال عصبی، سیستم لیمبیک و پاسخ استرس را تنظیم میکنند تأثیر میگذارند (گیتلین، 2015).
تمام روشهای دارودرمانی برای افسردگی مختلف موجود در حال حاضر باعث کاهش افسردگی در حدود 50 تا 60 درصد افرادی میشود که آنها را مصرف میکنند (گیتلین، 2015). به نظر میرسد این داروها برای درمان افسردگی شدید و مداوم بهتر از درمان افسردگی خفیف تا متوسط عمل میکنند.
هنگام استفاده از دارودرمانی برای افسردگی، انتخاب دارو برای شروع درمان بر اساس تجربهی پزشک و نگرانی در مورد توانایی بیمار در تحمل عوارض جانبی است. معمولاً چند هفته طول میکشد تا بدانیم آیا فرد به دارو پاسخ میدهد یا خیر. بیشتر مردم قبل از اینکه داروی مناسبی را پیدا کنند، بیش از یک دارو را امتحان میکنند. این روزها از داروهای ضدافسردگی برای تسکین نشانههای حاد افسردگی استفاده میشود.
سپس افراد معمولاً به مدت حداقل 6 ماه پس از فروکش کردن علائمشان از داروهای ضدافسردگی استفاده میکنند تا از عود بیماری جلوگیری شود. به نظر میرسد قطع مصرف داروهای ضدافسردگی در 6 تا 9 ماه اول پس از کاهش نشانهها، خطر عود را در افسردگی شدید دو برابر میکند. افراد مبتلا به اختلال دوقطبی اغلب داروهای ضدافسردگی را برای جلوگیری از عود افسردگی مصرف میکنند.
مهارکنندههای انتخابی بازجذب سروتونین

یک دسته از انواع دارودرمانی برای افسردگی یعنی مهارکنندههای انتخابی بازجذب سروتونین (SSRIs) دستهای از داروها هستند که اغلب برای درمان افسردگی و همچنین برخی بیماریهای روانی دیگر استفاده میشوند. SSRIها درمان خط اول برای افسردگی و چند بیماری روانی دیگر هستند، زیرا معمولاً برای جمعیت عمومی مؤثر هستند و عوارض جانبی کمتری دارند.
هر انتقال دهندهی عصبی که در مغز ترشح میشود بعد از مدت کوتاهی توسط نورونهای مغزی جذب میشود. به عبارت دیگر بعد از اینکه انتقالدهندهی مورد نظر پیام خود را به نورونهای بعدی منتقل کرد باید از سطح سیناپسی جمعآوری شود. داروهای SSRI مانع از فرآیند جذب سروتونین میشوند و بنابراین میزان سروتونین در مغز افزایش پیدا میکند و از این طریق به کاهش افسردگی کمک میکنند.
با این حال، SSRIها باعث نمیشوند که بدن سروتونین بیشتری بسازد. آنها به سادگی به بدن کمک میکنند تا از آنچه که دارد به طور موثرتری استفاده کند.
امروزه تعدادی SSRI موجود است:
- سیتالوپرام (سلکسا)
- اسیتالوپرام (Lexapro)
- فلوکستین (پروزاک، سارافم)
- فلووکسامین (لووکس)
- پاروکستین
- سرترالین (Zoloft)
- ویلازودون (ویبرید)
در بین انواع دارودرمانی برای افسردگی این دسته از داروها نسبت به سایر داروهای موجود در درمان افسردگی موثرتر نیستند، اما عوارض جانبی کمتری دارند. علاوه بر این، مصرف بیش از حد آنها نسبت به بسیاری از داروهای ضد افسردگی قدیمی مانند داروهای ضدافسردگی سهحلقهای و مهارکنندههای مونوآمیناکسیداز که در زیر توضیح داده شدهاند، بسیار ایمنتر هستند. در نهایت، آنها تأثیرات مثبتی بر طیف گستردهای از علائمی که همزمان با افسردگی رخ میدهند، از جمله اضطراب، اختلالات خوردن و تکانشگری دارند.
برخی از افراد مبتلا به اختلال دوقطبی ممکن است در هنگام مصرف SSRI دچار نشانههای مانیا شوند. هیجاناتی که برخی از افراد هنگام مصرف SSRI تجربه میکنند ممکن است به افزایش افکار و رفتار خودکشی کمک کند، اما این میتواند به دلیل افزایش انگیزه و انرژی باشد. برخی از مطالعات نشان دادهاند که SSRIها میتوانند رفتار خودکشی را در بین کودکان و نوجوانان افزایش دهند، اما به طور کلی، به نظر میرسد SSRIها این رفتار را در کودکان و بزرگسالان کاهش میدهند.
مهارکنندههای انتخابی بازجذب سروتونین-نوراپینفرین
مهارکنندههای بازجذب سروتونین-نوراپینفرین (SNRIs) برای اولین بار در اواسط دهه 1990 در دستهی دارودرمانی برای افسردگی قرار گرفتند.
مهارکنندههای انتخابی بازجذب سروتونین-نوراپینفرین (SNRIs) برای تأثیرگذاری بر سطوح نوراپینفرین و همچنین سروتونین طراحی شدهاند. آنها مانند SSRIها عمل میکنند (یعنی با تأثیرگذاری بر انتقال عصبی)، اما شاید به دلیل اینکه این داروها بر هر دو انتقالدهنده عصبی تأثیر میگذارند، نسبت به مهارکنندههای انتخابی بازجذب سروتونین در جلوگیری از عود افسردگی مزیت اندک بیشتری نشان میدهند. اثر دوگانه این داروها همچنین ممکن است در مقایسه با SSRIها، مجموعه وسیعتری از عوارض جانبی آنها را ایجاد کند.
اصولاً تمام انواع دارودرمانی برای افسردگی بر انتقالدهندههای عصبی تأثیر میگذارند. از آنجایی که این داروها بر دو ماده شیمیایی مهم مغز – سروتونین و نوراپی نفرین – تأثیر میگذارند، گاهی اوقات این داروها را مهارکنندههای بازجذب دوگانه یا ضدافسردگیهای دو اثره مینامند.
نحوه عملکرد SNRIها
همانطور که قبلاً گفتهایم افسردگی با سطوح پایین سروتونین و نوراپینفرین مرتبط است. اینها انتقال دهندههای عصبی یا پیامرسانهای شیمیایی هستند که بر خلق افراد میگذارند.
سروتونین گاهی اوقات ماده شیمیایی “احساس خوب” نامیده میشود زیرا با احساسات مثبت بهزیستی و نوراپینفرین با هوشیاری و انرژی مرتبط است.
اعتقاد بر این است که SNRIها با حفظ سطح این دو پیامرسان شیمیایی در مغز به درمان افسردگی کمک میکنند. آنها این کار را با جلوگیری از بازگشت سروتونین و نوراپینفرین به سلولهایی که آنها را آزاد میکنند انجام میدهند. به عبارت دیگر این داروها مانع از جذب مجدد سروتونین و نوراپینفرین میشوند و اجازه میدهند که این دو ماده به مدت بیشتری در مغز باقی بمانند.
فهرست داروهای SNRI:
- دسوونلافاکسین (پریستیق، خدزلا)
- دولوکستین (Cymbalta، Irenka)
- لوومیلناسیپران (فتزیما)
- میلناسیپران (Savella)
- ونلافاکسین (Effexor XR)
بوپروپیون: یک مهارکننده بازجذب نوراپینفرین-دوپامین
نوع دیگری از دارودرمانی برای افسردگی استفاده از داروی بوپروپیون است. بوپروپیون بر سیستمهای نوراپینفرین و دوپامین تأثیر میگذارد و بنابراین به عنوان یک مهارکننده بازجذب نوراپینفرین-دوپامین شناخته میشود. این ممکن است به ویژه در درمان افرادی که از کندی روانی حرکتی، بیلذتی، پرخوابی، کندی شناختی، بیتوجهی و ولع مصرف رنج میبرند، مفید باشد – برای مثال، بوپروپیون میتواند به افراد کمک کند هوس سیگار را ترک کنند.
علاوه بر این، به نظر میرسد که بوپروپیون بر عوارض جانبی اختلال عملکرد جنسی SSRIها غلبه میکند و بنابراین گاهی اوقات همراه با آنها استفاده میشود. اثرات بوپروپیون به نقش دوپامین در لذت، پاداش و حرکت میپردازد (برای یادآوری نحوه عملکرد این انتقالدهندههای عصبی مختلف، به وب درس “نظریهها و درمان ناهنجاریها” مراجعه کنید).
داروهای ضد افسردگی سهحلقهای
در دهههای گذشته بسیاری از پزشکها هنگام استفاده از دارودرمانی برای افسردگی از داروهای سهحلقهای استفاده میکردند. با این حال، این روزها بسیار کمتر از داروهای دیگر مورد بررسی در این بخش استفاده میشود. دلیل اصلی این امر این است که آنها عوارض جانبی متعددی دارند. بسیاری از این اثرات آنتی کولینرژیک هستند، به این دلیل که به سطوح انتقالدهنده عصبی استیل کولین مرتبط هستند.
داروهای ضد افسردگی سهحلقهای همچنین میتوانند باعث کاهش فشار خون و آریتمی قلبی در افراد مبتلا به مشکلات قلبی شوند. علاوه بر این، داروهای سهحلقهای در مصرف بیش از حد میتوانند کشنده باشند. به همین دلیل، پزشکان از تجویز این داروها، به ویژه برای افراد مبتلا به افسردگی که ممکن است قصد خودکشی داشته باشند، محتاط هستند.
داروهای ضدافسردگی سهحلقهای که امروزه به عنوان ضدافسردگیهای حلقوی یا TCA نیز شناخته میشوند، در اواخر دهه 1950 معرفی شدند. آنها یکی از اولین داروهای ضدافسردگی بودند و هنوز هم برای درمان افسردگی موثر در نظر گرفته میشوند. این داروها برای برخی از افرادی که افسردگی آنها نسبت به سایر داروها مقاوم است، انتخاب خوبی هستند. اگرچه داروهای ضد افسردگی حلقوی میتوانند موثر باشند، اما برخی افراد تحمل عوارض جانبی آنها را دشوار میدانند. به همین دلیل است که این داروها اغلب به عنوان اولین درمان استفاده نمیشوند.
داورهای سهحلقهای
- آمی تریپتیلین
- آموکساپین
- دزیپرامین (نورپرامین)
- دوکسپین
- ایمی پرامین (توفرانیل)
- ماپروتیلین
- نورتریپتیلین (Pamelor)
- پروتریپتیلین (ویواکتیل)
- تریمیپرامین (سورمونتیل)
هنگام استفاده از دارودرمانی برای افسردگی، پزشکان معمولاً تنها زمانی داروهای ضدافسردگی سهحلقهای را تجویز میکنند که سایر داروها نتوانستند افسردگی را کاهش دهند. داروهای ضدافسردگی سهحلقهای به حفظ سروتونین و نوراپینفرین بیشتر در دسترس مغز شما کمک میکنند. این مواد شیمیایی به طور طبیعی توسط بدن شما ساخته میشوند و تصور میشود بر خلق شما تأثیر میگذارند. با در دسترس نگه داشتن تعداد بیشتری از آنها در مغز، داروهای ضدافسردگی سهحلقهای به بهبود خلق شما کمک میکنند.
داروهای ضدافسردگی سهحلقهای افسردگی را درمان میکنند، اما اثرات دیگری نیز بر بدن دارند. آنها بر حرکت خودکار عضلات برای عملکردهای خاصی از بدن از جمله ترشحات و هضم تأثیر میگذارند. همچنین اثرات هیستامین، یک ماده شیمیایی موجود در سراسر بدن را مسدود میکنند. مسدود کردن هیستامین میتواند عوارضی مانند خوابآلودگی، تاری دید، خشکی دهان، یبوست و گلوکوم ایجاد کند.
مهارکنندههای مونوآمین اکسیداز
دستهی دیگر دارودرمانی برای افسردگی مهارکنندههای منوآمین اکسیداز است. مهارکنندههای مونوآمین اکسیداز (MAOIs) دستهای از داروهای مورد استفاده برای درمان افسردگی هستند. آنها در دهه 1950 به عنوان اولین داروهای افسردگی معرفی شدند. امروزه، آنها نسبت به سایر داروهای افسردگی محبوبیت کمتری دارند.
MAOI چگونه کار میکند؟
تصور میشود که افسردگی ناشی از سطوح پایین انتقال دهندههای عصبی دوپامین، سروتونین و نوراپینفرین است که در مجموع مونوآمین نامیده میشوند. یک ماده شیمیایی که به طور طبیعی در بدن یافت میشود، مونوآمین اکسیداز، این انتقال دهندههای عصبی را تجزیه میکند.
با مهار مونوآمین اکسیداز، MAOIها اجازه میدهند تعداد بیشتری از این انتقالدهندههای عصبی در مغز باقی بمانند، بنابراین خلق را از طریق بهبود ارتباطات سلولی مغز افزایش میدهند.
اما عوارض جانبی این داروها به طور بالقوه بسیار خطرناک است. هنگامی که افرادی که از MAOI استفاده میکنند، پنیر کهنه، شراب قرمز یا آبجو مصرف میکنند، ممکن است افزایش بالقوه کشنده فشار خون را تجربه کنند. MAOIها همچنین میتوانند با چندین دارو از جمله داروهای ضدفشار خون و داروهای بدون نسخه مانند آنتیهیستامینها تداخل داشته باشند. MAOIها همچنین میتوانند باعث آسیب کبدی، افزایش وزن، کاهش شدید فشار خون و چندین مورد از عوارض جانبی مشابه ناشی از داروهای ضد افسردگی سهحلقهای شوند.
انواع MAOI
- ایزوکاربوکسازید (مارپلان): ممکن است سه تا شش هفته طول بکشد تا به طور کامل اثر کند
- فنلزین (ناردیل): ممکن است تا چهار هفته طول بکشد تا به طور کامل عمل کند
- ترانیل سیپرومین (Parnate): می تواند تا 3 هفته طول بکشد تا به اثرات مطلوب خود برسد
علاوه بر دارودرمانی برای افسردگی درمانهای زیستی دیگری نیز وجود دارند که شامل تشنج الکتریکی، تحریک عصب واگ و تحریک عمیق مغزی میشود.
درمان تشنج الکتریکی
شاید بحث برانگیزترین درمان بیولوژیکی برای اختلالات خلقی، درمان تشنج الکتریکی (ECT) باشد. ECT در اوایل قرن بیستم معرفی شد، در ابتدا به عنوان یک درمان برای اسکیزوفرنی (به وبدرس “نظریهها و درمان ناهنجاریها” مراجعه کنید).
این روش شامل یک سری درمان است که در آن با عبور جریان الکتریکی از سر بیمار، تشنج مغزی ایجاد می شود. بیماران ابتدا بیهوش می شوند و شل کننده های عضلانی به آنها داده می شود تا در هنگام تشنج هوشیار نباشند و به این ترتیب عضلات آنها به شدت در طول تشنج تکان نخورند. الکترودهای فلزی به سر چسبانده میشوند و جریانی بین 70 تا 130 ولت به مدت حدود 1 ثانیه از یک سمت مغز عبور میکند. بیماران معمولاً تشنجی دارند که حدود 1 دقیقه طول میکشد.
درمان کامل ECT شامل 6 تا 12 جلسه است. مطالعات تصویربرداری عصبی نشان میدهد که ECT منجر به کاهش فعالیت متابولیک در چندین ناحیه از مغز، از جمله قشر پیشانی و سینگولیت قدامی میشود، اگرچه مکانیسمهایی که توسط آن ECT علائم افسردگی را تسکین میدهد کاملاً مشخص نیست.
این روزها، ECT معمولاً فقط به یک سمت مغز – معمولاً سمت راست – ارائه میشود، زیرا این طرف کمتر درگیر یادگیری و حافظه است. در نتیجه، بیمارانی که تحت ECT مدرن قرار میگیرند کمتر احتمال دارد از دست دادن حافظه قابل توجه یا طولانیمدت یا مشکلات یادگیری را تجربه کنند، اما افرادی که تحت ECT قرار گرفتهاند هنوز افزایش قابل توجهی در مشکلات حافظه دارند.
اگرچه ECT میتواند در از بین بردن نشانههای افسردگی بسیار موثر باشد، اما میزان عود در میان افرادی که تحت ECT قرار گرفتهاند میتواند به 85 درصد برسد و بیش از 30 درصد از بیماران در 6 ماه اول پس از ECT دچار عود میشوند.
روشهای جدیدتر تحریک مغز
علاوه بر دارودرمانی برای افسردگی و ECT روشهای دیگری که مغز بیمار افسرده را تحریک میکنند وجود دارند.
در سالهای اخیر، محققان روشهای جدیدی را برای تحریک مغز بدون اعمال جریان الکتریکی بررسی کردهاند. هر یک از این روشها در کارآزماییهای بالینی تصادفیسازی شده نشان دادهاند که منجر به بهبود بیشتر نشانههای افسردگی نسبت به دارونما در بیماران مبتلا به اختلالات افسردگی یا اختلال دوقطبی میشوند که علائم افسردگی آنها به سایر اشکال درمان پاسخ نداده است.
تحریک مغناطیسی جمجمهای مکرر (rTMS)
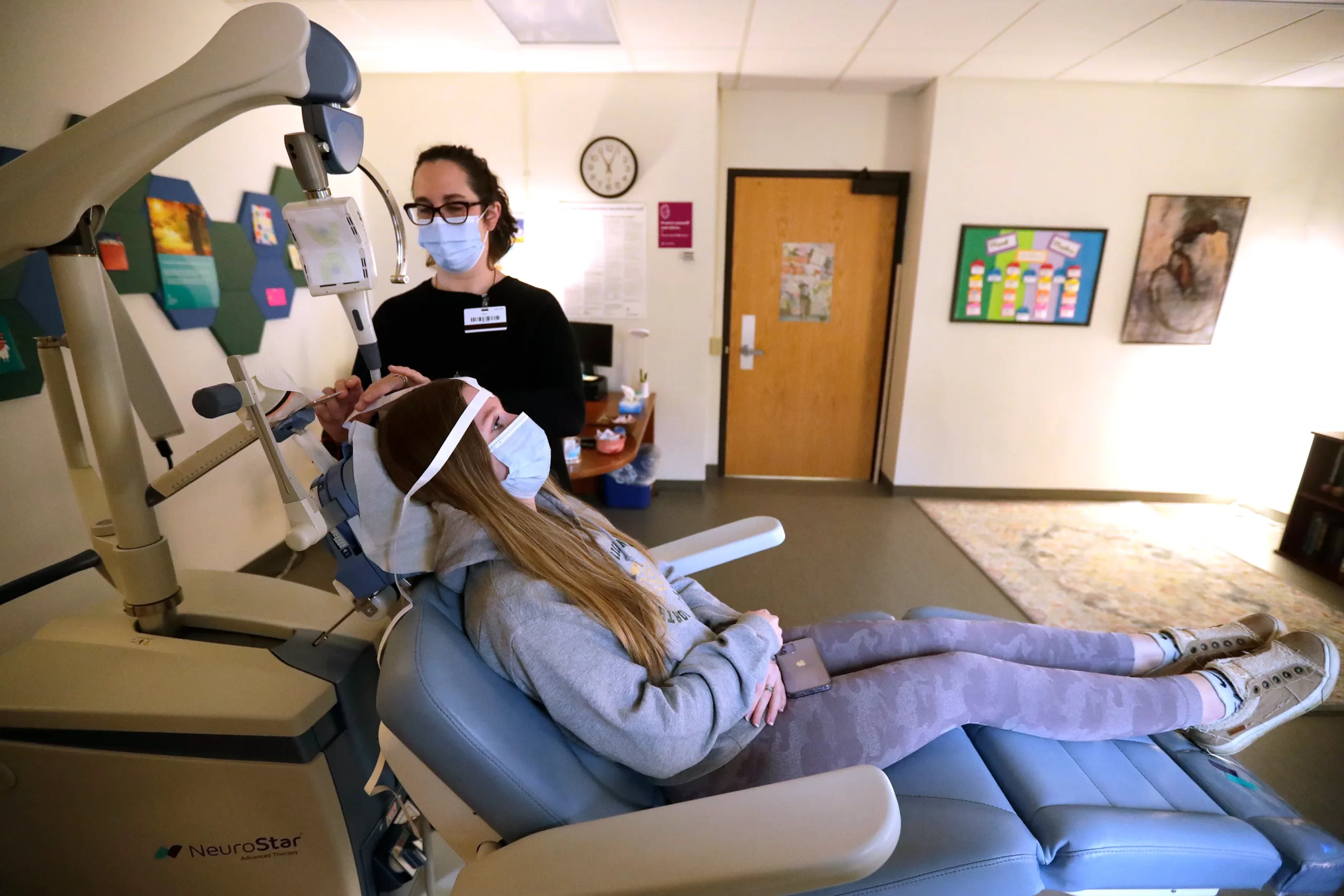
در روشی که به عنوان تحریک مغناطیسی ترانس کرانیال مکرر (rTMS) شناخته میشود، دانشمندان بیماران را در معرض پالسهای مغناطیسی مکرر و با شدت بالا متمرکز بر ساختارهای خاص مغز قرار می دهند (شکل 5a). این روش شامل قرار دادن یک دستگاه در اطراف مکانهای خاصی از مغز است، اما غیرتهاجمی است و میتواند به صورت سرپایی انجام شود. در درمان افراد مبتلا به افسردگی، محققان قشر جلوی پیشانی چپ را مورد هدف قرار دادهاند، که تمایل دارد در برخی از افراد مبتلا به افسردگی فعالیت متابولیک پایین غیرطبیعی را نشان دهد.
بیمارانی که rTMS دریافت میکنند عوارض جانبی کمی را گزارش میکنند – معمولاً فقط سردردهای جزئی قابل درمان با مسکنهای بدون نسخه هستند. بیماران میتوانند بیدار بمانند، به جای اینکه مجبور باشند مانند درمان تشنج الکتریکی (ECT) بیهوش شوند و در نتیجه از عوارض احتمالی بیهوشی جلوگیری شود.
تحریک عصب واگ
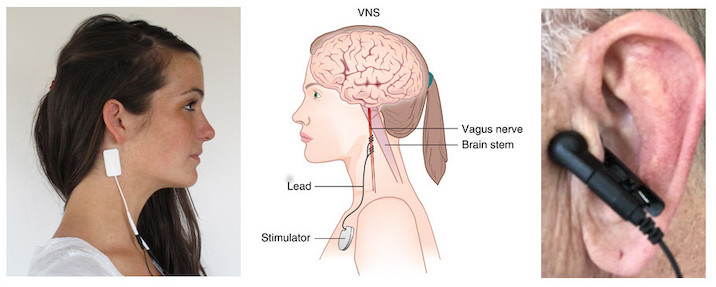
امروزه پزشکها علاوه بر دارودرمانی برای افسردگی از روشهای تحریکی نیز استفاده میکنند.
یکی دیگر از روشهای جدیدتر که نوید قابل توجهی در درمان افسردگی جدی دارد، تحریک عصب واگ است (VNS؛ شکل 5b). عصب واگ، بخشی از سیستم عصبی خودمختار، اطلاعات را از سر، گردن، قفسه سینه و شکم به چندین ناحیه از مغز، از جمله هیپوتالاموس و آمیگدال، که در افسردگی نقش دارند، حمل میکند.
در تحریک عصب واگ، عصب واگ توسط یک دستگاه الکترونیکی کوچک، بسیار شبیه ضربانساز قلب، تحریک میشود که با جراحی در زیر پوست بیمار در دیواره قفسه سینه چپ کاشته میشود. اینکه چگونه VNS افسردگی را تسکین میدهد کاملاً مشخص نیست، اما مطالعات انتشار پوزیترون نشان میدهد که VNS منجر به افزایش فعالیت در هیپوتالاموس و آمیگدال میشود که ممکن است اثرات ضدافسردگی داشته باشد.
تحریک عمیق مغز
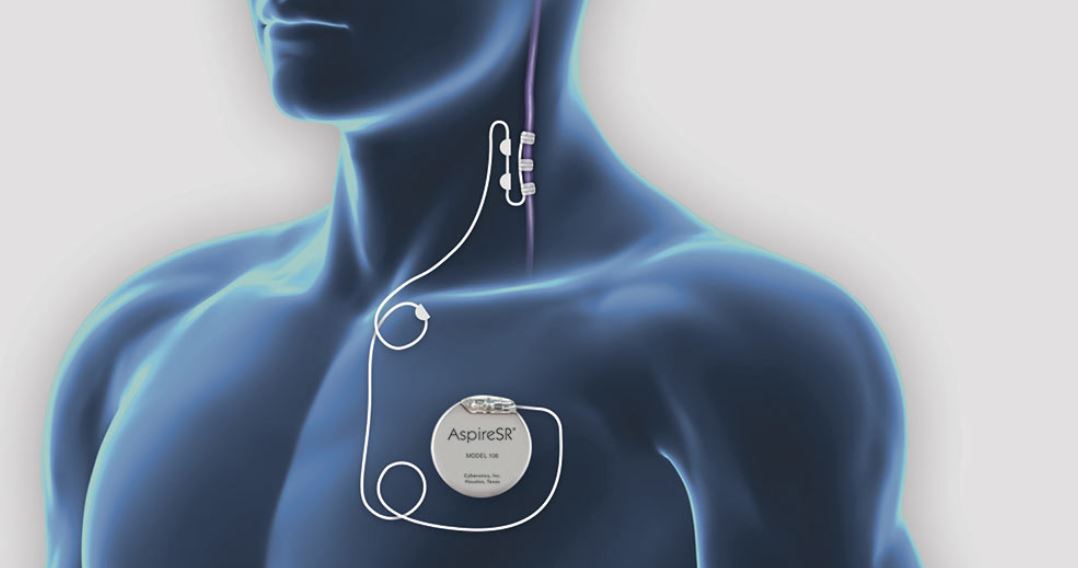
علاوه بر دارودرمانی برای افسردگی و روشهای تحریک مغزی قدیمی، جدیدترین روش، تحریک عمیق مغز است. در این روش، الکترودها با جراحی در نواحی خاصی از مغز کاشته میشوند (شکل 5c). الکترودها به یک مولد پالس متصل میشوند که زیر پوست قرار میگیرد و این نواحی مغز را تحریک میکند. کارآزماییهای بسیار کوچک تحریک عمیق مغز، نویدبخش را در تسکین افسردگی مقاوم نشان داده است.
ما در این وبدرس، دارودرمانی برای افسردگی و روشهای تحریک مغزی برای افسردگی را تحت عنوان درمانهای زیستی معرفی کردیم.
ارتباط با ما
برای ارتباط با در مورد دارودرمانی برای افسردگی ما در انتهای مطلب کامنت بگذارید. همچنین در اینستاگرام و تلگرام ما را دنبال کنید.
اینستاگرام: schema.therapy
تلگرام: psychologistnetes
ایمیل: schemalogy@yahoo.com












